Impulsando el futuro de la cirugía digital
Impulsando el futuro de la cirugía digital
- DE DÓNDE PARTIMOS -
Los errores médicos prevenibles son la tercera causa de muerte cada año
Tenemos la misión de permitir la cirugía de precisión en tiempo real y la mejor de su clase, para todos. Nuestro objetivo final es anticipar la dinámica del crecimiento tumoral y su clasificación, eliminar las complicaciones no deseadas, mejorar los resultados de los pacientes y reducir costes a los sistemas de atención médica.

Fluxus, la plataforma digital desarrollada por Avamed Synergy
Avamed Synergy y tres hospitales de referencia nacional trabajan de la mano en el desarrollo de una nueva plataforma digital que cambiará la atención de la salud: FLUXUS, la que denominan como “el futuro de la cirugía digital”. Se trata de una plataforma que utiliza datos (BigData), inteligencia artificial (IA) y aprendizaje automático (ML), diseñada para revolucionar las imágenes quirúrgicas intraoperatorias y ayudar a los cirujanos en sus actividades profesionales en los hospitales.
Consigue así visualizaciones críticas en tiempo real se mejoran las decisiones y los resultados en los pacientes, evitando errores y complicaciones quirúrgicas prevenibles, garantizando ahorros generales significativos a los sistemas de atención médica.
FLUXUS, la plataforma digital desarrollada por Avamed Synergy
Avamed Synergy y tres hospitales de referencia nacional trabajan de la mano en el desarrollo de una nueva plataforma digital que cambiará la atención de la salud: FLUXUS, la que denominan como “el futuro de la cirugía digital”. Se trata de una plataforma que utiliza datos (BigData), inteligencia artificial (IA) y aprendizaje automático (ML), diseñada para revolucionar las imágenes quirúrgicas intraoperatorias y ayudar a los cirujanos en sus actividades profesionales en los hospitales.
Consigue así visualizaciones críticas en tiempo real se mejoran las decisiones y los resultados en los pacientes, evitando errores y complicaciones quirúrgicas prevenibles, garantizando ahorros generales significativos a los sistemas de atención médica.
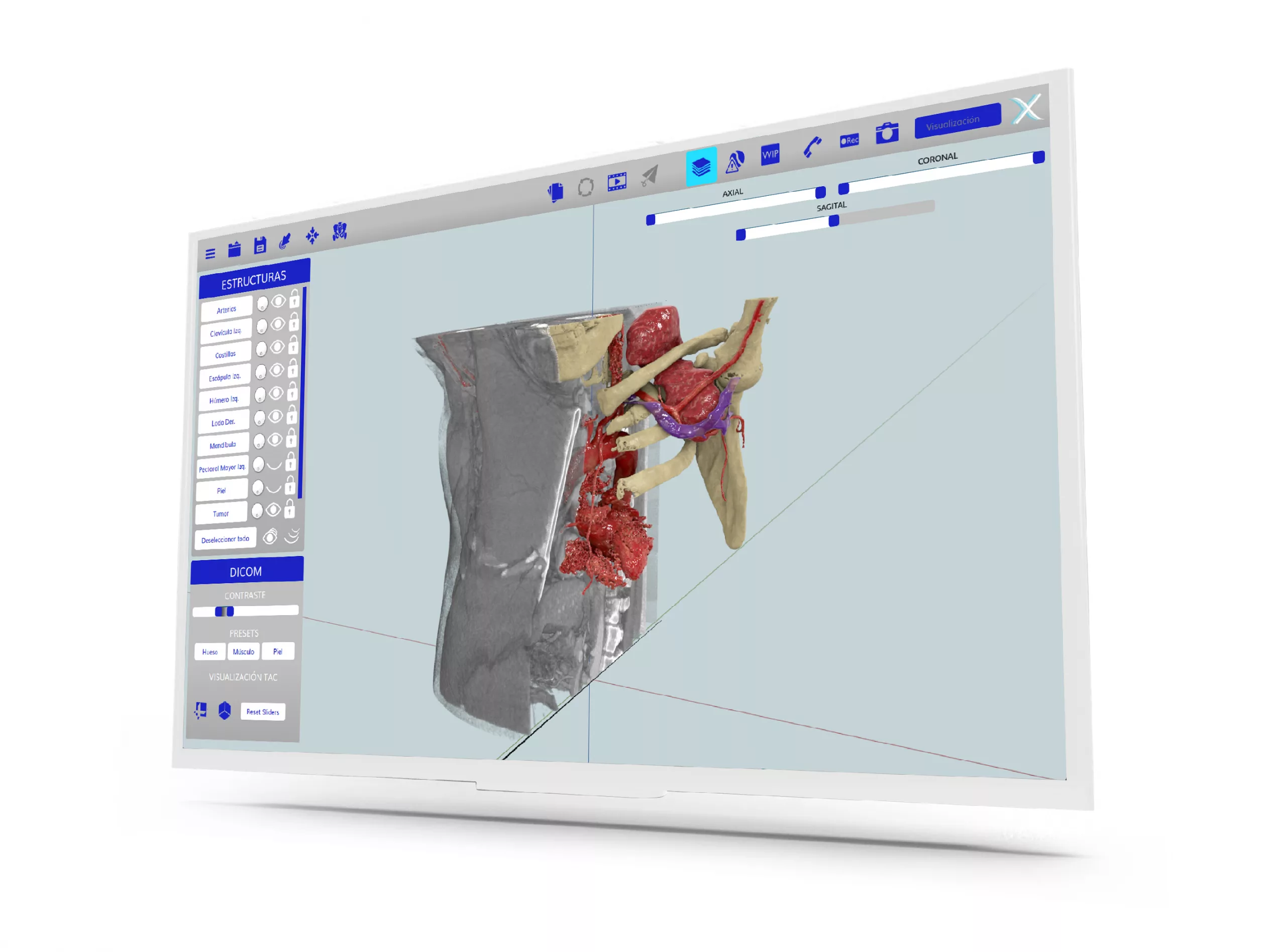
¿Qué aporta FLUXUS a la cirugía digital?
Seguridad a paciente y cirujano
- Facilita la toma de decisiones clínicas, evitando errores y complicaciones quirúrgicas prevenibles
Precisión en el diagnóstico
- Aporta tecnología precisa y necesaria mediante el uso de inteligencia artificial (IA) y el aprendizaje automático (ML). Considera las múltiples variables de cada caso, orientando a los profesionales para mejorar su desempeño y maximizar sus capacidades.

¿Qué aporta FLUXUS a la cirugía digital?
Seguridad a paciente y cirujano
- Facilita la toma de decisiones clínicas, evitando errores y complicaciones quirúrgicas prevenibles
Precisión en el diagnóstico
- Aporta tecnología precisa y necesaria mediante el uso de inteligencia artificial (IA) y el aprendizaje automático (ML). Considera las múltiples variables de cada caso, orientando a los profesionales para mejorar su desempeño y maximizar sus capacidades.
Nuestros casos de éxito y noticias de actualidad
Avamed Synergy alcanza en su primera ronda de inversión 800.000 euros
Avamed Synergy alcanza en su primera ronda de inversión 800.000 euros y sigue avanzando en su plan para posicionarse como referente en la medicina de

Avamed Synergy obtiene el sello de PYME Innovadora de la mano del Ministerio de Ciencia e Innovación
Avamed Synergy obtiene el sello de P.Y.M.E Innovadora de la mano del Ministerio de Ciencia e Innovación Avamed Synergy sigue en su andadura por
Avamed Synergy desarrolla proyecto I+D+i avalado por CDTI
Avamed Synergy desarrolla un proyecto I+D+i avalado por CDTI Participan en el proyecto tres doctores de referencia nacional en las especialidades de neurocirugía en el HRU Carlos Haya

Primer implante biónico en España
El Hospital de Alzira realiza el primer implante en España de una prótesis impresa en 3D en la muñeca de un paciente Se ha reemplazado
Renovación sello PYME Innovadora
Avamed Synergy renueva su sello de PYME Innovadora otorgado desde el Ministerio de Ciencia, Innovación y Universidades Con esta ampliación, la compañía sigue posicionándose como

Avamed Synergy reduce la jornada laboral entre sus trabajadores
La compañía Avamed Synergy implementa la jornada laboral de 38,5 horas semanales Gracias a esta medida, los trabajadores de la empresa trabajarán, a partir del

BioSpain y Valencia Digital Summit
Avamed Synergy, presente en eventos de prestigio internacional: BioSpain y Valencia Digital Summit 2023 La compañía presentará los avances de su proyecto Fluxus en ambos

Venture on the road Alicante
Avamed Synergy, finalista en la VI edición Venture on the road celebrada en Alicante El evento, cuya finalidad es proporcionar acceso a inversores y networking,

100 Starts Up Health
Avamed Synergy acude a 100 Starts Up Health, el evento de referencia en salud digital a nivel europeo La compañía ubicada en Distrito Digital es

Innotransfer 2023
Avamed Synergy acude a Innotransfer, el evento que analiza la Inteligencia Artificial en el sector salud Lucas Díez, CEO de Avamed Synergy, explicó la aproximación

5ª sede Distrito Digital
Distrito Digital inaugura su quinta sede en el Puerto de Alicante La nueva sede consta de cuatro edificios que albergarán empresas de la rama tecnológica
DÓNDE NOS ENCONTRAMOS
Distrito Digital (Alicante)
Distrito Digital: Avenida Jean Claude Combaldieu, s/n - Edificio nº 1, 3ª planta,
03008 Alicante (España)
965 31 58 00 // 965 31 77 47



